Nystagmus et autres mouvements anormaux
France | 3 mai 2017
Par Anne Claire Nonnotte
Cet article est un extrait de l'ouvrage Ophtalmologie Pédiatrique
Classifications et éléments de vocabulaire
Classifications des mouvements oculaires anormaux Spontanés
En 2001, sur commande du National Eye Institute, un groupe de 22 médecins et scientifiques américains a publié une classification nommée Classification of eye movement abnormalities and strabismus ou CEMAS (encadré 23-1) [1]. Celle-ci s’est progressivement imposée dans les publications internationales. Malgré ses imperfections, elle repose sur des connaissances récentes et constitue une simplification par rapport aux précédentes classifications, notamment pour ce qui est des nystagmus à début précoce. Nous emploierons donc ici essentiellement les termes et les notions issues de cette classification. Dans l’encadré 23-1, les termes en italique et entre parenthèses sont les termes exacts issus de la classification et ceux entre crochets sont les termes français classiques correspondants, issus d’une longue tradition de strabologie francophone et encore souvent usités.

Encadré 23-1
Observation clinique et représentation Schématique d’un nystagmus
La démarche diagnostique devant un nystagmus repose en grande partie sur l’observation clinique soigneuse de celui-ci. Un nystagmus s’observe:
en position primaire du regard: pendant un temps suffisant ; en condition de stress (le nourrisson agité, l’enfant se sachant observé) et en situation de calme (le nourrisson en phase postprandiale, l’enfant jouant)
dans les neuf positions du regard
en fixation binoculaire
en fixation monoculaire droite
en fixation monoculaire gauche
Cela représente plus de 27 conditions pour chacun des deux yeux, d’où la nécessité de codes permettant de représenter simplement ces conditions.
Seul un examen systématique permet d’éviter les pièges. Comme toujours en pédiatrie, et ce particulièrement chez le nourrisson, il est parfois difficile d’obtenir tous les éléments de l’examen clinique en une seule consultation, d’où la nécessité de consultations répétées, qui ne sont pas seulement l’occasion d’un suivi clinique, mais aussi simplement parfois celle d’une observation complète. Il est donc essentiel de représenter le nystagmus à chaque visite de l’enfant. Un moyen simple consiste à employer le schéma de Kestenbaum revu par Klainguti (fig. 23-1).
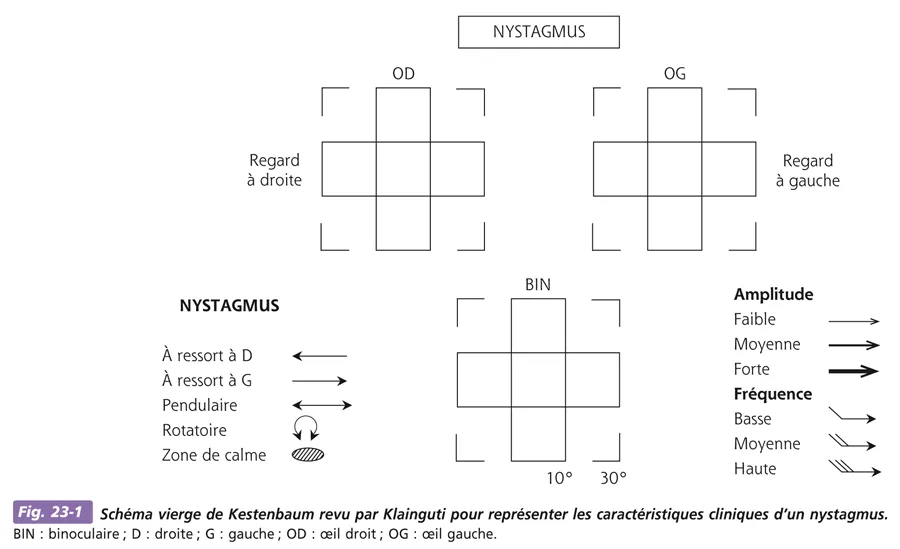
Fig. 23-1
Observation clinique et description verbale d’un nystagmus
La description d’un mouvement oculaire requiert la maîtrise d’un vocabulaire séméiologique spécifique.
Petit glossaire utile à la description clinique de mouvements oculaires anormaux
Nystagmus: mouvements répétés de va-et-vient des yeux, initiés par une phase lente.
Phase lente: mouvement oculaire n’ayant pas les caractéristiques d’une saccade.
Saccade: mouvement oculaire rapide, défini par le fait qu’il respecte une relation particulière et constante entre temps, vitesse et distance parcourue, connue sous le nom de séquence principale.
Flutter: succession de saccades horizontales sans intervalle de temps libre.
Opsoclonus: succession de saccades multidirectionnelles sans intervalle de temps libre.
Nystagmus pendulaire: il n’existe qu’une succession de phases lentes, de vitesse égale.
Nystagmus à ressort: il existe une succession de phases lentes et de phases rapides (= saccades).
Nystagmus « pendulo-ressort »: cette expression désigne parfois un nystagmus pendulaire dans certaines conditions et à ressort dans d’autres conditions.
Direction d’un nystagmus: un nystagmus peut être horizontal, vertical, rotatoire (= torsionnel), ou toute combinaison de ces trois directions : l’obliquité désigne la combinaison d’un mouvement horizontal et d’un mouvement vertical et ne doit pas être confondue avec la torsion. Un mouvement rotatoire (= torsionnel) désigne un mouvement autour de l’axe visuel et n’est donc observé cliniquement qu’en regardant les vaisseaux épiscléraux, la cornée tournant autour de son centre.
Sens d’un nystagmus à ressort: c’est par convention celui de la phase rapide (bien que celle-ci ne soit qu’une phase de « rappel » de l’œil vers sa position primaire), considéré par rapport au patient. Ainsi, un nystagmus à ressort horizontal peut battre vers la droite, ou vers la gauche, ou alternativement vers la droite et vers la gauche ; un nystagmus à ressort vertical peut battre vers le haut ou vers le bas, etc. ; un nystagmus rotatoire peut battre dans le sens horaire ou dans le sens antihoraire, etc., tous deux définis par rapport au patient, c’est à- dire l’inverse du sens vu par l’observateur. Par définition, un nystagmus pendulaire n’a pas de sens, puisqu’il n’a pas de phase rapide.
Nystagmus dysconjugué (ou disjoint): nystagmus défini par le fait que les deux yeux ne battent pas dans la même direction. La majorité des nystagmus sont « conjugués » et cette caractéristique n’est alors pas précisée.
Nystagmus dissocié: nystagmus défini par le fait que les deux yeux ne battent pas avec la même amplitude (voir ci-dessous). La majorité des nystagmus sont « associés » et cette caractéristique n’est alors pas précisée.
Nystagmus monoculaire: nystagmus dont la dissociation est maximale, les mouvements n’étant observés que dans un œil. De nombreux nystagmus monoculaires ne le sont que cliniquement, les mouvements de l’autre œil étant enregistrables ou visibles au fond d’œil, mais pas perceptibles à l’inspection par l’oeil humain.
Amplitude d’un nystagmus: magnitude du mouvement de l’œil, de pic à pic sur un enregistrement, mesurée en degrés. Par convention, on parle de petite amplitude ( 5°), d’amplitude moyenne (5 à 15°), ou de grande amplitude (> 15°).
Fréquence d’un nystagmus: nombre d’oscillations par seconde, exprimé en hertz. Par convention, on parle de basse fréquence ( 2 Hz), de fréquence moyenne (2 à 5 Hz), de haute fréquence (> 5 Hz).
Observation paraclinique et description d’un nystagmus sur un enregistrement oculomoteur
Dans certaines situations, les enregistrements oculomoteurs, désormais réalisables chez l’enfant, sont d’une aide importante au diagnostic et à la prise en charge des mouvements oculomoteurs anormaux spontanés chez l’enfant. Il est en effet parfois difficile, même sur des enregistrements vidéo, de déterminer les ondes de forme d’un nystagmus : certaines ondes à ressort pseudo-pendulaires peuvent sembler pendulaires ; enfin il n’est jamais possible de déterminer la nature précise de la phase lente d’un nystagmus sans enregistrement formel. L’électro-oculographie, la photooculographie ou la vidéo-oculographie peuvent être utilisées chez l’enfant, en fonction des centres. Une séméiologie parallèle à la séméiologie clinique, plus précise et plus spécifique, existe (fig. 23-2). Elle permet de distinguer dans les cas douteux un flutter d’un nystagmus pendulaire rapide, un mouvement pseudopendulaire d’un mouvement pendulaire vrai, un syndrome du nystagmus précoce (phases lentes à vitesse croissante) d’un nystagmus de type latent (phases lentes à vitesse décroissante) ou d’une association des deux.
Mouvements oculaires anormaux spontanés non nystagmiques
Intrusions et oscillations saccadiques: flutters et opsoclonus
Il existe ici une subtilité séméiologique : reconnaître cliniquement des intrusions saccadiques est d’autant moins aisé que bien souvent, les mouvements ne durent que quelques secondes et qu’il peut être de ce fait même difficile d’obtenir des films des mouvements oculaires. Le diagnostic différentiel avec certaines variétés de nystagmus pendulaires intermittents de type spasmus nutans peut être difficile. Deux écueils particuliers sont généralement assez faciles à éviter : le retard diagnostic d’un syndrome opsoclonus-myoclonus ; la réalisation d’investigations complémentaires invasives et inutiles dans le cadre d’un flutter idiopathique.
Syndrome opsoclonus-myoclonus
À la phase d’état, le diagnostic est évident, avec l’association d’un opsoclonus parfois spectaculaire à des myoclonies et à une ataxie cérébelleuse chez un petit enfant irritable. Il s’agit d’un syndrome acquis, s’installant sur plusieurs jours, avec une apparition successive de signes d’abord brefs et intermittents puis de plus en plus longs et fréquents jusqu’à parfois devenir constants. Le premier de ces signes est souvent un flutter intermittent, qui va progressivement se transformer en opsoclonus de moins en moins intermittent et persistant pendant le sommeil (contrairement à un nystagmus). Il s’accompagne généralement d’une altération de l’humeur, dite cérébelleuse : l’enfant est grincheux, difficile à examiner ; les parents notent une modification de son comportement. L’ataxie cérébelleuse peut être au premier plan, surtout chez le petit enfant. Tout tableau de flutter évolutif ou d’opsoclonus, accompagné par des signes généraux, doit donc faire évoquer ce diagnostic. Le syndrome opsoclonus-myoclonus peut être primitif ou secondaire dans le cadre d’un syndrome paranéoplasique (le plus souvent neuroblastome). L’enfant doit être hospitalisé en urgence dans un centre spécialisé. Le bilan diagnostique s’attache à éliminer les diagnostics différentiels du syndrome cérébelleux aigu (imagerie par résonance magnétique ou IRM cérébrale, ponction lombaire, recherche de toxiques) et à rechercher une cause au syndrome (IRM corps entier, scintigraphie au méta-iodobenzylguanidine, dosage des catécholamines urinaires, recherche d’anticorps antineuronaux). Un neuroblastome est mis en évidence dans plus de la moitié des cas, et ce d’autant plus que le bilan est extensif. Qu’il s’agisse d’un neuroblastome ou d’un syndrome auto-inflammatoire, le traitement du syndrome (dexaméthasone ± immunomodulateurs) constitue en soi une urgence thérapeutique : de sa précocité dépend le pronostic fonctionnel sur le plan moteur ; les séquelles sont souvent invalidantes (notamment troubles du comportement et difficultés cognitives) [2].
Flutters idiopathiques
Tout oppose ce diagnostic banal et bénin au syndrome opsoclonusmyoclonus : le tableau est constitutionnel, stable dans le temps, sans aggravation, sans association à une quelconque modification de l’humeur ou de l’état général. Les parents consultent souvent pour avoir constaté des mouvements oculaires intermittents difficiles à décrire, remarqués pour la première fois des semaines ou des mois auparavant, souvent dans la pénombre. En présence d’un film, on voit qu’il s’agit bien d’un flutter et non d’un spasmus nutans – le diagnostic différentiel peut être difficile. On recherche la présence d’un flutter chez les parents ; parfois, il peut être déclenché par les efforts d’accommodation ou les mouvements de poursuite oculaire lisse, qu’il vient perturber. Bien souvent les parents sont ignorants de leur propre diagnostic. Aucun examen complémentaire n’est alors requis. La physiopathologie de cette affection courante a fait de récents progrès. La transmission est dominante et la fréquence du flutter est spécifique d’une famille donnée [3].
Révulsions oculaires
Ce sont des mouvements importants à connaître : d’une part, ils peuvent être un motif de consultation ; d’autre part, il faut savoir les rechercher à l’interrogatoire dans certaines situations. Il existe deux grands diagnostics différentiels : les nystagmus de type upbeat intermittent idiopathiques du nourrisson, où les mouvements oculaires peuvent être déclenchés par les rotations de la tête en décubitus dorsal [4] ; les déviations toniques du regard paroxystiques idiopathiques du nourrisson ou syndrome d’Ouvrier et Billson (benign paroxysmal tonic upgaze of childhood), où les mouvements oculaires sont isolés [5]. Les révulsions oculaires vraies, épileptiques, peuvent survenir également par salve, mais elles n’ont pas de caractère positionnel, pas de facteur déclenchant ; elles persistent la nuit. Leur diagnostic doit faire rechercher la notion de mouvements anormaux associés, en particulier des flexions brèves et brutales de la tête et des épaules pouvant évoluer par salves chez un enfant dans les premières années de vie, évoquant fortement des spasmes épileptiques. Les révulsions oculaires, même isolées, ont valeur de spasmes subtils si elles sont associées à un pattern spécifique à l’électroencéphalogramme (EEG). Leur diagnostic est essentiel car, associées à une régression psychomotrice et à une désorganisation complète de l’EEG (hypsarythmie), elles constituent la triade du syndrome de West. L’IRM cérébrale est alors souvent normale et faussement rassurante. Leur prise en charge diagnostique et thérapeutique constitue donc une urgence. Le pronostic – de bon à dramatique – est étroitement lié à la précocité du traitement et donc du diagnostic.
Déviations alternantes du regard
Dans leur forme périodique, les yeux se portent vers un côté pendant 1,5 à 2 minutes, puis vers l’autre côté pendant 1,5 à 2 minutes, selon un cycle régulier. Elles sont à début précoce ou acquises. Elles doivent faire rechercher des malformations ou des tumeurs de fosse postérieure, notamment malformation d’Arnold-Chiari, syndrome de Joubert, atrophies vermiennes, médulloblastomes.
Ping-pong gaze
C’est le diagnostic différentiel des déviations alternantes périodiques du regard ; l’alternance est beaucoup plus rapide (quelques secondes) et le terrain est spécifique : patients en réanimation dont l’état de conscience est altéré, avec des lésions cérébrales étendues, bihémisphériques et/ou cérébelleuses, mais dont le tronc cérébral est intact.
Nystagmus à début précoce
Par nystagmus à début précoce, on désigne l’ensemble des nystagmus caractérisés par un début au cours des premiers mois de vie – généralement entre les 4e et 12e semaines de vie – et par l’absence d’oscillopsies statiques (perception de mouvements oscillatoires de la scène visuelle en l’absence de mouvements du corps).
Syndrome du nystagmus précoce (infantile nystagmus syndrome)
Cette variété de nystagmus est de très loin la plus fréquente parmi l’ensemble des nystagmus à début précoce. Elle est définie par un ensemble de caractéristiques cliniques qui dans la majorité des cas suffisent à poser le diagnostic. En cas de doute, les enregistrements oculomoteurs permettent de trancher.
Le début est précoce, entre les 4e et 12e semaines de vie. Ses caractéristiques ne changent pas (ou peu), que l’on examine l’enfant en fixation binoculaire, monoculaire droite ou monoculaire gauche (il n’y a donc pas ou peu de « composante latente », c’est à- dire décompensée par l’occlusion d’un œil). Le nystagmus est principalement horizontal dans toutes les positions du regard ; chez le nourrisson, il est lent et ample ; pendulaire dans les regards en position primaire, en haut et en bas ; à ressort dans les regards latéraux (battant vers la droite dans le regard à droite et vers la gauche dans le regard à gauche) (fig. 23-3a). Avec la croissance de l’enfant, l’amplitude du nystagmus en position primaire tend à diminuer, parfois jusqu’à la disparition apparente de la composante pendulaire centrale, sa fréquence tend à augmenter et une ou plusieurs « zones de calme » (null zones, classiquement appelées « positions de blocage ») peuvent apparaître (fig. 23-3b). Le plus souvent (dans environ 80 % des cas), la zone de calme est située dans le regard vers la droite ; elle s’associe donc le plus souvent à un torticolis compensateur tête tournée vers la gauche. Les zones de calme peuvent varier au cours du temps ; elles peuvent aussi varier en fonction de la distance de fixation (voire même exceptionnellement en fonction de l’œil fixateur). De part et d’autre de ces zones de calme, le nystagmus change de sens. Cela est spécifique du syndrome du nystagmus précoce. Outre ces zones de calme, existe aussi souvent une diminution du nystagmus en vision de près, appelé blocage en convergence. Le nystagmus persiste toujours au minimum dans les regards latéraux ; c’est là qu’il faut savoir le rechercher, notamment lors de l’examen des mères dites asymptomatiques des garçons atteints de syndrome du nystagmus précoce.
Les enregistrements oculomoteurs mettent en évidence des ondes de formes caractéristiques ; les phases lentes des composantes à ressort sont à vitesse croissante. Une classification en 16 catégories des ondes de formes pouvant être observées dans un syndrome du nystagmus précoce a été proposée. Douze d’entre elles sont considérées comme pathognomoniques du syndrome du nystagmus précoce [6]. Les enfants atteints de syndrome du nystagmus précoce ont aussi parfois des mouvements rythmiques (dodelinement) de la tête, appelés nystagmus du chef.
Les affections associées concernent la rétine et/ou les voies visuelles prégéniculées (on parle alors parfois encore de forme « sensorielle » de syndrome du nystagmus précoce). Leur diagnostic passe par la clinique et l’électrophysiologie : la réalisation d’un électrorétinogramme (ERG) devrait être systématique dans ce contexte, idéalement avant l’âge d’un an. Chez le nourrisson, la présence de signes de malvoyance (signe de Franceschetti, signe de l’éventail), d’une forte hypermétropie, oriente très tôt vers une amaurose congénitale de Leber (dystrophie rétinienne mixte congénitale sévère) ; le fond d’œil semble souvent normal. L’affection la plus fréquemment associée est l’albinisme oculocutané, dont le diagnostic peut être difficile, car il repose sur un faisceau d’arguments dont aucun n’est extrêmement sensible ni spécifique. Certaines dysfonctions stationnaires de la rétine peuvent se présenter sous la forme d’un syndrome du nystagmus précoce. En cas d’anomalie des voies visuelles prégéniculées, la papille apparaît pathologique (atrophique ou hypoplasique) et la réalisation d’une IRM cérébrale est alors indiquée. Lorsque aucune affection associée n’est diagnostiquée au terme de l’examen clinique (on parlait autrefois de forme « motrice » ou « idiopathique » ou « essentielle »), la tomographie par cohérence optique (optical coherence tomography ou OCT) met souvent en évidence une hypoplasie fovéale d’importance variable (il est intéressant de la quantifier en utilisant la classification de Thomas et al. [7]) : il peut alors s’agir d’une forme d’albinisme fruste, d’une forme de nystagmus lié à l’X et associé à une mutation dans FRMD7 (ces deux diagnostics représentent la majorité des syndromes du nystagmus précoce dont la cause n’est pas évidente au terme de l’examen clinique) ou plus rarement d’une hypoplasie fovéale isolée associée à une mutation dans PAX6. Si l’OCT met en évidence une fovéa normale, l’hypothèse d’une mutation dans FRMD7 est alors plus probable (dans les trois quarts des cas de mutation dans FRMD7, il n’y a pas d’hypoplasie fovéale) et celle d’un albinisme beaucoup moins probable, quoique possible.
Nystagmus de type latent
Nous désignons ainsi le fusion maldevelopment nystagmus syndrome (FMNS) de la CEMAS, qui regroupe les variétés dites « manifeste latent » (c’est-à-dire en fait « manifeste et latent », incluant sa forme extrême : le syndrome du monophtalme fonctionnel congénital) et « latent pur ». Ce type de nystagmus est l’un des éléments du syndrome du strabisme précoce, dont il est indissociable : ainsi, la présence d’un nystagmus de type latent signe l’anormalité de la correspondance rétinienne et la présence d’un strabisme précoce associé. Si celui-ci n’est pas visible, c’est soit qu’il existe une microtropie, soit qu’il faut revoir le diagnostic du type de nystagmus.
Ses caractéristiques cliniques permettent de le diagnostiquer aisément: lui aussi apparaît généralement entre 4 et 12 semaines de vie ; outre la présence d’autres signes du syndrome du strabisme précoce, il est toujours principalement horizontal, et ce quelle que soit la position du regard, il est toujours à ressort (jamais pendulaire) et change de sens en fonction de l’œil fixateur : il bat vers la droite en fixation monoculaire droite et vers la gauche en fixation monoculaire gauche. Il respecte la loi d’Alexander : son amplitude augmente dans le regard à droite en fixation monoculaire droite et vice versa. La position de moindre amplitude est donc en fixation nasale, en sorte que la position de torticolis est en adduction de l’œil fixateur.
On parle de nystagmus latent pur quand le nystagmus n’est pas visible en fixation binoculaire (fig. 23-4) et de nystagmus « manifeste latent » quand il est présent en fixation binoculaire (il est alors donc bien manifeste, mais aussi latent, puisque son amplitude augmente à l’occlusion) (fig. 23-5). Il existe alors généralement une amblyopie et le nystagmus a en fixation binoculaire les mêmes caractéristiques qu’en fixation monoculaire de l’œil dominant (l’amblyopie entraîne en fait les mêmes manifestations motrices qu’une occlusion partielle de l’œil amblyope), à ceci près qu’il est moins ample en fixation binoculaire.
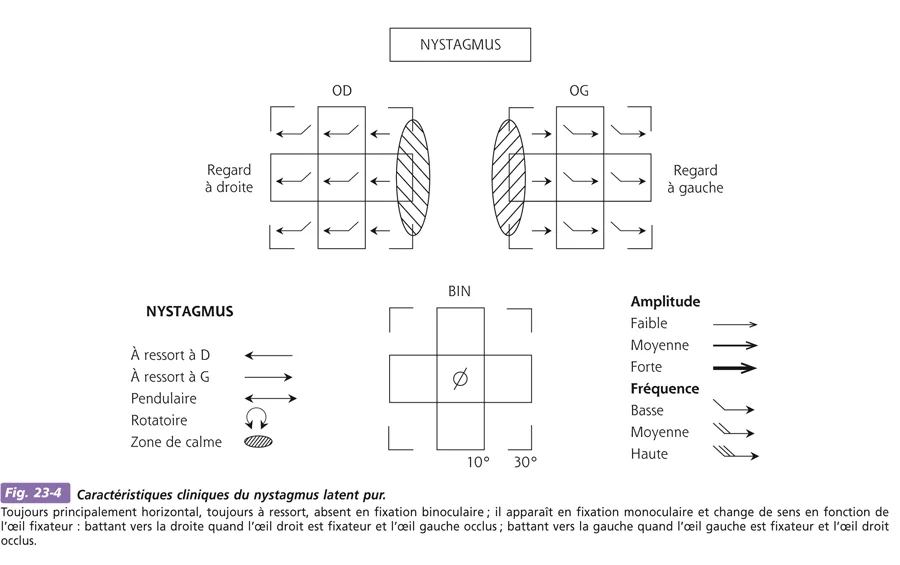
Fig. 23-4
Le nystagmus du « syndrome du monophtalme fonctionnel congénital » entre entièrement dans cette catégorie: il s’agit simplement de la forme extrême du nystagmus manifeste latent où l’amblyopie est une malvoyance profonde de cause congénitale anatomique.
Le nystagmus bat donc constamment à l’opposé de l’œil malvoyant, avec une fixation en adduction de l’œil voyant et un torticolis de fixation de cet œil voyant tête tournée à l’opposé de l’œil malvoyant. Les enregistrements oculomoteurs mettent en évidence un nystagmus à ressort à phase lente à vitesse constante ou décroissante. Il n’y a pas de démarche diagnostique distincte de celle qui s’applique à un strabisme précoce (on recherchera des lésions du système nerveux central en cas d’exotropie ou de signes associés).
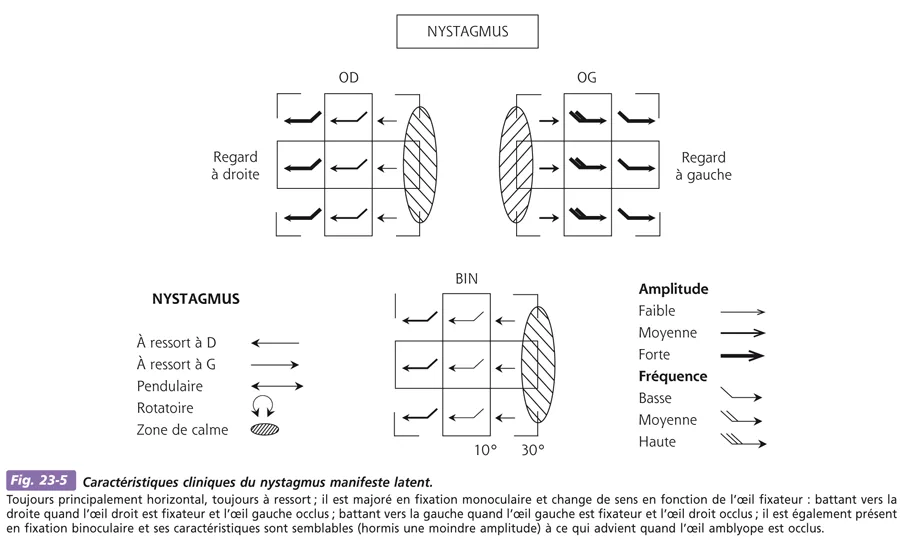
Fig. 23-5
Le terme « tropie nystagmique », employé à la suite de Quéré pour désigner l’association d’un nystagmus et d’un strabisme tous deux manifestes, reste utile pour désigner un motif de consultation avant l’étape du diagnostic : celui-ci consiste précisément à classer le strabisme (précoce, accommodatif, paralytique, etc.) et classer le nystagmus (syndrome du nystagmus précoce, nystagmus de type latent, spasmus nutans, etc.). Certes un grand nombre de « tropies nystagmiques » correspondent à des nystagmus manifestes latents ; cependant toutes les associations sont possibles, notamment syndrome du nystagmus précoce et strabisme accommodatif, ou syndrome du nystagmus précoce et syndrome du strabisme précoce (avec alors deux types de nystagmus associés).
Variétés rares de nystagmus à début précoce
Tout les distingue des deux formes sus-décrites. L’apport des enregistrements est plus évident ici en raison d’une séméiologie clinique parfois difficile.
Nystagmus pendulaires rapides à début précoce
Le nystagmus consiste en des oscillations, parfois horizontales, parfois multidirectionnelles, très rapides et très peu amples, donc difficilement analysables à l’œil nu et difficilement visibles par l’entourage, ce qui explique un retard diagnostique parfois important. Les caractéristiques du nystagmus ne changent pas quelles que soient les conditions d’examen ; notamment le nystagmus demeure pendulaire, fin et rapide dans les regards latéraux. Il n’y a pas de dissociation cliniquement évidente. Le diagnostic différentiel principal est le spasmus nutans vrai. Ces nystagmus sont le plus souvent associés aux syndromes de dysfonction des cônes (au premier rang desquels l’achromatopsie et le monochromatisme à cônes S) ; plus rarement, ils peuvent être associés à des héméralopies congénitales (congenital stationary night blindness ou CSNB) ou à des dystrophies rétiniennes (mais leur âge d’apparition est alors le plus souvent plus tardif). Même dans les achromatopsies, la photophobie n’est pas présente initialement : il existe un retard de développement de la fonction visuelle, avec un suivi des seules lumières pendant plusieurs semaines ou mois, tandis que la photophobie n’apparaît que plus tardivement. Un ERG est impératif avant l’âge d’un an, la photophobie rendant ensuite la réalisation de l’examen particulièrement difficile.
Nystagmus à début précoce exceptionnels
Toutes les variétés acquises de nystagmus (upbeat, downbeat, roratoires purs, see-saw, etc.) se déclinent aussi sur le mode constitutionnel, avec un début précoce avant 12 semaines de vie. Leur valeur localisatrice reste la même que lorsqu’ils sont acquis chez l’adulte. Ainsi, les nystagmus vestibulaires centraux (upbeat, downbeat, roratoires purs) orientent vers des malformations du tronc cérébral (à l’exception des variétés idiopathiques, dont le diagnostic est en règle un diagnostic d’élimination
Nystagmus acquis
Syndrome de spasmus nutans
Nous le plaçons volontairement dans les nystagmus acquis, car la médiane d’apparition est entre 5 et 12 mois de vie selon les études, toutefois d’une part il faut savoir que certains authentiques spasmus nutans apparaissent dès le deuxième mois de vie, donc avant l’âge de 12 semaines qui constitue la « limite » entre les variétés précoces et acquises de nystagmus ; d’autre part, il n’existe probablement pas d’oscillopsies chez les enfants atteints. Nous désignons par ce terme un syndrome sans présager de sa cause et ne le restreignons pas à la seule forme « idiopathique » de ce syndrome (contrairement à la CEMAS), comme c’est d’ailleurs le cas pour les grands groupes de nystagmus définis précédemment. Le syndrome de spasmus nutans se définit classiquement par une triade nystagmus-torticolis-nystagmus du chef (aussi appelé dodelinement de la tête). Ces deux derniers signes ne sont d’aucune spécificité ni d’aucune sensibilité : ils sont souvent aussi associés à un syndrome du nystagmus précoce ; ils peuvent ne pas être associés à un nystagmus de type spasmus nutans. On parlera donc de spasmus nutans devant tout nystagmus ayant les caractéristiques uniques suivantes : moyennement rapide à rapide (fréquence > 3 Hz), peu ample, toujours pendulaire, et ce quelle que soit la position du regard, souvent multidirectionnel, souvent très intermittent, variable dans le temps et surtout dissocié (voire à l’extrême cliniquement monoculaire), possiblement dysconjugué (fig. 23-6). Souvent, la dissociation varie en fonction de la position du regard, avec un nystagmus de l’oeil en abduction dans le regard latéral. Dissociation et surtout dysconjugaison peuvent ne pas être évidentes cliniquement compte tenu de la rapidité et de la finesse du nystagmus, d’où, particulièrement pour ces formes, l’intérêt des enregistrements oculomoteurs.
Devant un spasmus nutans, le bilan étiologique est impératif et urgent. Le spasmus nutans est le mode d’entrée dans trois groupes de maladies : des gliomes du chiasma volumineux ; des dystrophies rétiniennes précoces ; rarement des maladies dysmyélinisantes. On réalise donc systématiquement une IRM encéphalique et en cas de normalité un ERG avant de conclure à une forme idiopathique, qui représente un peu moins de la moitié des cas de spasmus nutans en France en 2016. Les papilles peuvent sembler normales en cas de gliome ; les rétines peuvent sembler normales en cas de dystrophie rétinienne [8]. Dans un peu moins de la moitié des cas, il s’agit d’un spasmus nutans idiopathique, qui régressera sans séquelle après une à trois années d’évolution.

Fig. 23-6
Nystagmus neurologiques acquis
Toutes les variétés de nystagmus neurologiques acquis de l’adulte peuvent être observées chez l’enfant et leur expression pédiatrique n’est pas spécifique, raison pour laquelle nous ne traitons ce sujet que très brièvement. Le plus fréquent de ces nystagmus est celui du regard excentré (gaze evoked nystagmus), qui par définition n’est pas présent en position primaire, ce qui explique sans doute les retards diagnostiques parfois impressionnants des tumeurs de la fosse postérieure chez l’enfant. La connaissance, la recherche et la reconnaissance de ce type de nystagmus est donc essentielle. Il s’agit d’un nystagmus à ressort : en fixation excentrique, l’œil bat vers le point de fixation (fig. 23-7). C’est parfois plus net dans le regard latéral inférieur ; parfois plus net dans le regard en haut. Souvent, il existe un nystagmus à rebond : après un certain temps en position excentrique (temps au bout duquel le nystagmus s’épuise parfois), le retour à la position primaire peut s’accompagner de quelques saccades dans le sens inverse de celui du nystagmus initial.
Le nystagmus du regard excentré ne saurait être confondu avec celui, physiologique, du regard extrême, qui est purement horizontal dans les regards latéraux et d’amplitude minime. La présence d’un nystagmus du regard excentré est le signe d’une dysfonction des voies cérébello-oculaires et doit conduire à une imagerie de la fosse postérieure en urgence. Dans l’immense majorité des cas, il s’agit d’une tumeur de la fosse postérieure, plus rarement d’une atrophie cérébelleuse.
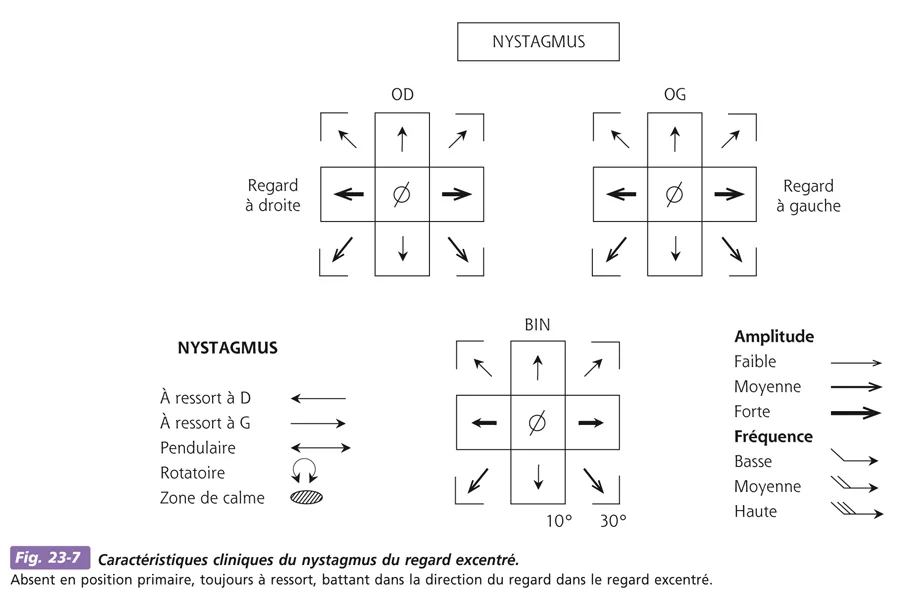
Fig. 23-7
Les nystagmus vestibulaires centraux (upbeat, downbeat et rotatoires) n’ont guère de particularités pédiatriques. Les nystagmus périodiques alternants acquis non plus, hormis peut-être la plus grande tendance à être associés à des déviations alternantes périodiques majeures. Enfin, la séméiologie des nystagmus see-saw et hémi-see-saw est similaire chez l’enfant et chez l’adulte.
Nystagmus vestibulaires périphériques acquis
Le vertige paroxystique positionnel existe chez le nourrisson et chez l’enfant comme chez l’adulte. C’est la plus fréquente cause de vertige sans surdité chez l’enfant. Il n’est pas rare que les enfants atteints développent dans les années suivantes des migraines de type basilaire. Les névrites vestibulaires de l’enfant sont le plus souvent de causes post-infectieuses (virale) et exceptionnellement paranéoplasiques [9]. Dans tous les cas, le syndrome vestibulaire périphérique consiste en une crise associant variablement vertiges, nausées, vomissements, sudation et, inconstamment, nystagmus de type vestibulaire (conjugué ; toujours à ressort ; battant vers le côté sain ; horizontal dans la quasi-totalité des cas). Il n’existe ni surdité, ni ataxie, ni anomalie de l’oreille moyenne.
Nystagmus de malvoyance acquis
Les malvoyances congénitales bilatérales s’expriment d’abord par un syndrome du nystagmus précoce absolument typique avant qu’il ne se transforme en un nystagmus de malvoyance bilatérale (nystagmus acquis). Les malvoyances congénitales monoculaires peuvent s’accompagner d’un syndrome du monophtalme fonctionnel congénital (voir plus haut nystagmus de type latent). Certaines malvoyances monoculaires acquises peuvent entraîner un phénomène de Heimann-Bielschowsky, chez l’enfant de plus de 4 ans, comme chez l’adulte (Le phénomène de Heimann- Bielschowsky consiste en une oscillation pendulaire, lente et peu ample, strictement verticale, de l’oeil malvoyant. Dans tous les cas, l’apparition du nystagmus peut succéder à la malvoyance de plusieurs mois ou années.) Les nystagmus de malvoyance bilatérale sont constitués de mouvements amples et multidirectionnels, aussi qualifiés d’errance du regard (searching nystagmus).
Principes de prise en charge des nystagmus
Tout enfant atteint d’un nystagmus doit bénéficier dès le plus jeune âge d’une prise en charge optimale. Ses principes en sont simples ; son objectif est double : sensoriel et moteur.
Prise en charge des affections associées aux nystagmus
Certaines affections associées aux nystagmus requièrent une prise en charge spécifique, d’où l’importance d’en poser le diagnostic (par exemple, port de verres teintés spécifiques de type Orma® dans les dystrophies rétiniennes précoces, pour atténuer la photophobie associée et surtout protéger les photorécepteurs de la toxicité des courtes longueurs d’onde du spectre lumineux et des rayonnements ultraviolets).
Prévention et traitement de l’amblyopie associée aux nystagmus chez l’enfant
La prévention et le traitement de la part fonctionnelle de l’amblyopie unilatérale pouvant s’associer à un nystagmus sont l’un des points capitaux de sa prise en charge. C’est particulièrement important dans les nystagmus de type latent (FMNS), où l’importance de la composante manifeste (c’est-à-dire présente en vision « naturelle », sans occlusion) dépend directement de l’importance de l’amblyopie : s’il n’y a pas d’amblyopie, il n’y a plus de composante manifeste (nystagmus purement latent) ; à l’autre extrême du spectre (syndrome du monophtalme fonctionnel congénital), le nystagmus est très invalidant. Ainsi, le but du traitement est l’obtention de l’iso-acuité, qui est synonyme de disparition de la composante manifeste et de la transformation d’une forme manifeste latente en une forme purement latente. Ici donc, le traitement énergique des atteintes sensorielles est la condition de l’équilibre oculomoteur. La surveillance de l’équilibre sensoriel ne requiert donc nullement ici l’obtention d’une acuité visuelle lors de l’examen : l’équilibre des amplitudes des composantes latentes (œil droit occlus versus œil gauche occlus) signifie l’absence d’amblyopie ; son déséquilibre signe la présence d’une amblyopie : si les deux yeux ouverts, un nystagmus est présent, battant vers la gauche, il existe une amblyopie de l’œil droit. Plus l’amplitude du nystagmus est importante, plus l’amblyopie est profonde et moins l’acuité visuelle binoculaire sera bonne. Suivre ces enfants dès le plus jeune âge permet donc de prévenir facilement l’installation d’une amblyopie dont le traitement sera d’autant plus difficile qu’elle est profonde : seule un protocole d’occlusion énergique permettra alors le retour à un équilibre sensoriel, au prix d’une aggravation nécessaire et transitoire de l’amplitude du nystagmus pendant ladite occlusion. Dès qu’une pénalisation optique est réalisable, elle sera évidemment privilégiée sur toute autre méthode de traitement de l’amblyopie dans le cas d’un nystagmus de type latent. Lorsqu’un nystagmus est pris en charge précocement dans de bonnes conditions, ceci est en pratique généralement réalisable, l’amblyopie est dépistée voire suspectée très tôt et une pénalisation optique « suffit » à prévenir ce risque d’amblyopie ou à traiter cette amblyopie débutante. Dans les autres cas cependant, le nystagmus ne constitue nullement une contre-indication à l’occlusion : il l’exige au contraire.
Traitements optiques
L’intérêt de prismes permettant une mise en divergence artificielle ou une diminution du torticolis par déplacement de la zone de calme est discuté. L’intérêt des lentilles de contact rigides afin de diminuer l’amplitude du nystagmus n’est pas non plus démontré [10]. Les lentilles sont cependant très intéressantes dans les cas associant une zone de calme très excentrée à une amétropie importante : elles permettent alors une amélioration de l’acuité visuelle et de l’amplitude du nystagmus en corrigeant l’amétropie convenablement dans la position de calme des yeux.
Traitements pharmacologiques
Depuis la découverte des effets parfois spectaculaires du baclofène sur les nystagmus périodiques alternant vrais (acquis), de nombreuses approches pharmacologiques ont été récemment développées dans la prise en charge des nystagmus (acquis, puis à début précoce) chez l’adulte : mémantine, gapapentine [11], brinzolamide collyre [12]. Leur but est de diminuer l’amplitude du nystagmus. Une diminution variable de l’amplitude du nystagmus est obtenue dans environ 30 % des cas. Aucun de ces traitements n’a actuellement d’autorisation de mise sur le marché dans cette indication, même chez l’adulte. En l’absence d’essai thérapeutique chez l’enfant, ces traitements ne sauraient être proposés raisonnablement avant l’adolescence et en dehors de cas bien particuliers.
Traitements chirurgicaux
Les chirurgies dites « du nystagmus » peuvent en fait avoir deux objectifs distincts : réduire l’angle d’un torticolis dont les conséquences à long terme pourraient être néfastes sur la croissance rachidienne et la morphologie de la face ; réduire l’amplitude du nystagmus. Les torticolis comme les nystagmus évoluent avec la croissance : ils peuvent s’améliorer spontanément avec le temps ; la chirurgie exige des mesures précises et un angle stable, c’est pourquoi nous ne sommes pas partisans des chirurgies précoces du torticolis. Il est nécessaire de bien expliquer aux parents et au patient les bénéfices attendus ; les effets varient selon les patients et s’estompent souvent avec le temps, avec une déviation progressive de la zone de calme (donc du torticolis) vers la position initiale. Dans tous les cas, les dosages de ces techniques varient selon les équipes, mais il est souvent nécessaire d’avoir recours à des quantités assez importantes de recul et d’affaiblissement. Ces dosages sont calculés en fonction de la mesure précise du torticolis, qui peut être effectuée selon différentes techniques : mesure de l’angle du torticolis à l’aide d’un goniomètre d’orthopédiste ; mesure de la valeur des prismes nécessaires à la disparition du torticolis.
Chirurgie de type Kestenbaum
Il s’agit d’une chirurgie de recul-résection des quatre muscles horizontaux, décrite en 1953 par Kestenbaum pour traiter le torticolis compensateur d’une zone de calme dans le regard latéral (le plus souvent droit, avec torticolis vers la gauche) en déplaçant la zone de calme d’un syndrome du nystagmus précoce depuis une position excentrée du regard vers la position primaire du regard. Des variantes ont été développées pour les torticolis tête tournée vers le bas ou vers le haut (recul-résection des quatre muscles verticaux) ou même penchée vers l’épaule gauche ou droite (reculrésection des quatre muscles obliques) [13, 14]. La chirurgie du torticolis dans le cadre d’un syndrome du monophtalme fonctionnel congénital ne repose pas sur des bases physiopathologiques similaires (puisqu’il ne s’agit pas d’une zone de calme avec inversion du nystagmus de part et d’autre) mais ses principes de réalisation sont identiques : il s’agit de réaliser un recul-résection de l’œil non amblyope. En cas d’association d’un strabisme à un nystagmus avec torticolis, le plan opératoire doit considérer d’abord le torticolis, puis le strabisme (que la chirurgie se fasse en un ou en deux temps opératoires).
Chirurgie de mise en divergence artificielle
La mise en divergence (ou plutôt en exophorie) artificielle constitue une autre méthode permettant elle aussi de réduire le torticolis, dans le cas où il existe un blocage en convergence dans un syndrome du nystagmus précoce. Elle peut en principe constituer à la fois une technique de traitement du torticolis et une technique visant à diminuer l’amplitude du nystagmus en vision de loin, en reproduisant artificiellement en vision de loin la situation en vision de près. Elle a pour but de stimuler en permanence le tonus de vergence fusionnelle. Elle ne s’adresse qu’aux patients présentant une position de blocage de leur nystagmus dans le regard en convergence et disposant d’une bonne vision binoculaire avec des capacités fusionnelles satisfaisantes, en raison du risque d’exotropie consécutive [13, 14].
Autres techniques chirurgicales
En raison du manque d’études contrôlées, les autres techniques chirurgicales existantes ayant pour but de diminuer l’amplitude des nystagmus (chirurgies de grands reculs des quatre droits horizontaux ; ténotomies ; injections de toxine botulique) ne sauraient être proposées en pédiatrie.
Bibliographie
[1] Group CW. A national eye institute sponsored workshop and publication on the classification of eye movement abnormalities and strabismus (CEMAS). The National Eye Institute Publications ; 2001. [2] Hero B, Schleiermacher G. Update on pediatric opsoclonus myoclonus syndrome. Neuropediatrics 2013 ; 44 : 324-9. [3] Shaikh AG. Saccadic oscillations : membrane, model and medicine. Expert Rev Ophthalmol 2012 ; 7 : 481-6. [4] Robert MP, Michel S, Adjadj E, et al. Benign intermittent upbeat nystagmus in infancy : a new clinical entity. Eur J Paediatr Neurol 2015 ; 19 : 262-5. [5] Ouvrier R, Billson F. Paroxysmal tonic upgaze of childhood–a review. Brain Dev 2005 ; 27 : 185-8. [6] Hertle RW, Dell’Osso LF. Nystagmus in infancy and childhood : current concepts in mechanisms, diagnoses, and management. Oxford University Press ; 2013. [7] Thomas MG, Kumar A, Mohammad S, et al. Structural grading of foveal hypoplasia using spectral-domain optical coherence tomography a predictor of visual acuity ? Ophthalmology 2011 ; 118 : 1653-60. [8] Brodsky MC. Pediatric neuro-ophthalmology. Springer-Verlag ; 2016. [9] Salami A, Dellepiane M, Mora R, et al. Electronystagmography finding in children with peripheral and central vestibular disorders. Int J Pediatr Otorhinolaryngol 2006 ; 70 : 13-8. [10] Jayaramachandran P, Proudlock FA, Odedra N, et al. A randomized controlled trial comparing soft contact lens and rigid gas-permeable lens wearing in infantile nystagmus. Ophthalmology 2014 ; 121 : 1827-36. [11] Thurtell MJ, Leigh RJ. Treatment of nystagmus. Curr Treat Options Neurol 2012 ; 14 : 60-72. [12] Hertle RW, Yang D, Adkinson T, Reed M. Topical brinzolamide (Azopt) versus placebo in the treatment of infantile nystagmus syndrome (INS). Br J Ophthalmol 2015 ; 99 : 471-6. [13] Graf M, Droutsas K, Kaufmann H. Surgery for nystagmus related head turn : Kestenbaum procedure and artificial divergence. Graefes Arch Clin Exp Ophthalmol 2001 ; 239 : 334-41. [14] Spielmann A. Clinical rationale for manifest congenital nystagmus surgery. J AAPOS 2000 ; 4 : 67-74.