Les acouphènes: Diagnostic
France | 8 juin 2017
Par Anne Claire Nonnotte
Nous vous proposons de lire un extrait du chapitre 6 de l’ouvrage sur les Acouphènes(S’ouvre dans une nouvelle fenêtre)
Le rôle de l’ORL, de la première consultation au choix de la prise en charge
M. Ohresser
Les Acouphènes
Contexte
Le rôle de l’ORL dans la prise en charge du patient acouphénique ajoute, au rôle classique qu’on lui connaît, d’assurer un diagnostic et de proposer un traitement, celui d’informer son patient pour qu’il puisse comprendre les différentes facettes de son symptôme et de sa guérison. Nous insisterons beaucoup sur ce travail dit de counseling qui fait la spécificité et l’une des difficultés de cette prise en charge. Il est surtout difficile au tout début de la relation, lors de la première consultation notamment, car on ne connaît pas la personne que l’on a en face de soi et on appréhende encore mal tout le vécu qu’elle met dans cet acouphène. Pourtant, si l’on veut l’amener à prendre conscience de la situation et de la façon d’en sortir, il va falloir avoir un impact fort sur le patient, sans le froisser ni le choquer. C’est parfois un exercice délicat pour l’ORL de faire en sorte que le message soit vécu positivement, même s’il ne correspond pas toujours aux attentes du patient.
Il est classique de dire que la prévalence de l’acouphène chez l’adulte se situe entre 10 et 15 % de la population. Sa prévalence chez l’enfant est beaucoup plus difficile à cerner comme nous l’évoquerons dans le chapitre 16 qui lui est consacré. Parmi les sujets concernés, seuls 3 % d’entre eux seraient gênés. Cette prévalence augmente avec l’âge et, pour certaines études, diminuerait au-delà de 70 ans. La prévalence est la même chez les hommes et les femmes.
Écouter le patient et l’interroger
C’est un temps fondamental. Il vise à rechercher des éléments en faveur d’un acouphène objectif et à préciser un certain nombre de caractéristiques de l’acouphène, mais il doit être aussi un temps d’écoute : il faut laisser le patient s’exprimer sur son acouphène et la façon dont il le vit. Ce temps de libre parole est important : tout d’abord parce que le patient en a besoin et le laisser s’exprimer est déjà un premier acte thérapeutique, ensuite parce qu’écouter la façon dont il va parler de son acouphène est riche d’informations : les mots qu’il emploie, sa facilité à en parler ou au contraire les difficultés à mettre des mots sur son symptôme, le degré d’émotion qu’il met à décrire son état seront pour l’ORL autant de renseignements précieux pour évaluer la situation et adapter son discours. Dans un second temps, on orientera l’interrogatoire, comme toute consultation médicale, de façon à préciser les éléments suivants.
Circonstances d’apparition de l’acouphène :
il a pu s’installer progressivement au long des années ou, au contraire, apparaître brutalement à l’occasion d’un événement particulier qu’il soit auditif, traumatisme sonore par exemple, ou émotionnel. Il est important de rechercher cet élément déclenchant. Il peut être évident, au lendemain d’un concert bruyant, mais parfois il peut être beaucoup plus difficile à identifier car il peut suffire d’un contexte émotionnel fragilisé pour faire apparaître l’acouphène : surcharge de travail, difficultés professionnelles ou familiales par exemple qui sont autant de situations de stress.
Notion de stress
C’est un mot très galvaudé dont la signification est devenue très floue. Il faut entendre par stress un ensemble de réactions biologiques qui apparaissent quand une situation nécessite des ressources supérieures à celles dont dispose le sujet. Le stress fait partie intégrante de la vie et n’est pas forcément négatif. En développant nos capacités d’adaptation, il nous permet de franchir les différentes étapes de notre existence. Tout changement de vie demande de mobiliser des ressources. Même s’il est souhaité, il peut s’avérer difficile à assumer et entraîner une fragilisation émotionnelle. C’est ce qu’il faudra rechercher dans la période qui a précédé l’apparition de l’acouphène. Le stress peut intervenir de deux façons dans l’histoire d’un acouphène : * un acouphène peut apparaître à l’occasion d’une situation stressante. L’acouphène était là antérieurement mais le stress l’a en quelque sorte démasqué et l’a fait émerger dans le champ de la conscience ; * l’acouphène se comporte lui-même comme un agent de stress devant lequel le patient se sent totalement démuni : « Je ne pourrai jamais vivre avec ce bruit dans la tête » , « Je ne pourrai jamais m’y faire » .
Ancienneté de l’acouphène:
s’il est ancien, datant parfois de plusieurs années, il faut savoir pourquoi le patient consulte maintenant. Il peut y avoir un événement déterminant comme une accentuation récente de l’intensité.
Cas clinique, Mme D.
Mme D., 52 ans, a un acouphène gauche depuis 6 ans, apparu à l’occasion d’une surdité brutale qui a en grande partie récupéré. Il ne persiste qu’un déficit modéré sur la zone aiguë. L’acouphène était qualifié de peu gênant jusqu’à présent, en dehors des périodes de fatigue où il pouvait se renforcer. Depuis 2 mois, il s’est intensifié, devient très envahissant et gêne le sommeil. Pourtant l’audiogramme est comparable aux examens antérieurs qu’elle a apportés. On l’interroge sur les événements des derniers mois et elle est aux bords des larmes en nous disant qu’il y 3 mois, sa dernière fille a quitté la maison pour partir s’installer en Angleterre. Son mari est très pris par son travail, elle a le sentiment de « n’être plus utile à personne » , « une partie importante de ma vie est terminée, c’est comme si je n’avais plus d’enfant » . C’est typiquement une situation de stress qui est responsable de cet accroissement de perception de l’acouphène.
Il arrive aussi que le patient ait été découragé de consulter par des réponses inadaptées lors de consultations précédentes : « il n’y a rien à faire » , « il faut s’habituer » . Il aura ainsi été découragé de re-consulter et sa détresse s’en sera trouvée accrue. Il aura même pu culpabiliser de n’avoir pas réussi à s’habituer tout seul.
L’acouphène peut être uni- ou bilatéral, ou encore perçu dans la tête, ce qui est le cas quand l’acouphène est bilatéral et d’égale intensité des deux côtés.
L’acouphène peut être constant ou intermittent. Dans le cas où il est intermittent, on essayera de faire préciser s’il y a des circonstances particulières de survenue : des mouvements particuliers ou l’exposition à certaines sonorités. C’est par exemple le cas du clonus qui fait partie des acouphènes objectifs (voir chapitre 15), en lien probable avec des contractions musculaires au niveau de l’oreille moyenne ou de zones de voisinage. C’est une perception sonore en rafales, déclenchée par certains sons ou mouvements, qui dure le temps de l’exposition sonore ou du mouvement et qui cesse brutalement à son arrêt.
L’acouphène peut être accompagné d’autres symptômes ORL : vertiges et sensations d’oreille bouchée comme on peut le voir dans les atteintes pressionnelles, baisse d’audition, otalgies. Ces otalgies peuvent avoir une cause locale mais elles peuvent être des douleurs de voisinage, en lien avec une arthrose cervicale, des problèmes dentaires ou encore un bruxisme qu’il faudra rechercher. Ce peut être aussi des symptômes non ORL : céphalées, cervicalgies par exemple.
Événements modifiant l’acouphène : rechercher si le patient a remarqué des événements qui modifiaient son acouphène, rarement en fréquence mais le plus souvent en intensité, qu’il s’agisse de son renforcement en cas de fatigue ou de stress, très habituel, mais aussi sa modification, en fonction des positions de la tête par exemple, qui orientera vers un acouphène somatosensoriel.
Tonalité de l’acouphène : aiguë, la plus fréquente, ou grave. Plusieurs acouphènes peuvent cohabiter de tonalité et/ou d’ancienneté différentes.
Antécédents pathologiques du patient à rechercher : des antécédents otologiques comme des pathologies d’oreille moyenne ou des traumatismes sonores par exemple. Dans le cas du traumatisme sonore, on recherchera bien sûr les traumatismes avérés, tels que la musique amplifiée des concerts ou des boîtes de nuit, une profession exposée, la pratique de la chasse mais aussi certaines situations qui, sans atteindre des niveaux destructeurs, sont des milieux où existe une ambiance bruyante permanente comme les centres d’appel téléphonique ou encore certains open spaces. On recherchera aussi des pathologies plus générales comme un diabète, une atteinte neurologique ou encore une hypertension artérielle. Enfin, on s’enquerra des éventuels traitements en cours.
Retentissement de l’acouphène sur les activités du patient : préciser quelles sont les périodes de la journée où il est le plus gêné. Dans la plupart des cas c’est le soir où, rentrant chez lui dans un univers plus calme, l’acouphène lui apparaît plus présent. Présente-til des problèmes d’insomnies : difficultés à l’endormissement et/ou réveils nocturnes ? A-t-il des difficultés pour lire et se concentrer dans le cadre de son travail ? A-t-il noté des modifications de son humeur (irritabilité) et l’apparition d’un état anxieux ou de crises d’angoisse ?
Évaluer le retentissement de l’acouphène
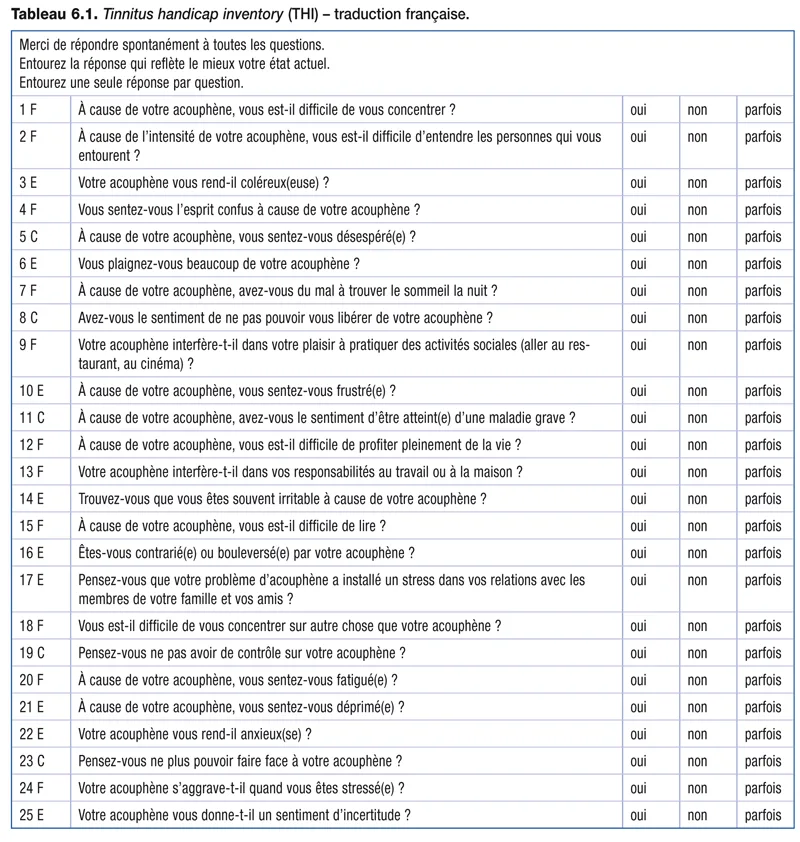
Questionnaire tinnitus handicap inventory (THI)
L’évaluation du retentissement de l’acouphène est un élément très important et, outre l’interrogatoire, on est aidé en cela par un certain nombre de questionnaires. Ces questionnaires, en langue anglaise à l’origine, ont été traduits en français et ces traductions ont été validées. Il y a eu ainsi plusieurs questionnaires utilisés successivement au long des années, les plus employés ayant été les questionnaires de Handicap [1] , Sévérité [2] et Détresse [3] . Actuellement, le questionnaire dont l’usage est le plus répandu est le tinnitus handicap inventory(THI) [4] dont la traduction française a été validée par l’équipe de l’Imerta de Marseille [5].
Tab 6.1
Il s’agit d’un autoquestionnaire (tableau 6.1) que le patient est invité à remplir avant le début de la consultation, avec les consignes de se référer à la semaine qui vient de s’écouler et de répondre aux questions, immédiatement, sans longue réflexion. Il comporte vingt-cinq questions pour lesquelles le patient a le choix entre trois réponses : oui, non ou parfois. Quatre points sont attribués à la réponse « oui » et deux à la réponse « parfois », aucun point n’étant attribué à la réponse « non ». Ce comptage des points permet de distinguer différents degrés de handicap, désignés par le terme de grade : * 0 à 16 points : pas de handicap ou handicap léger grade I ; * 16 à 36 points : handicap léger grade II ; * 38 à 56 points : handicap modéré grade III ; * 58 à 76 points : handicap sévère grade IV ; * 78 à 100 points : handicap catastrophique grade V.
Le numéro de chaque question est suivi d’une lettre permettant de définir des sous-échelles : F pour fonctionnelle, E pour émotionnelle et C pour catastrophique.
La sous-échelle fonctionnelle comporte onze questions. Elles concernent le stress, la perte de concentration, le sommeil, l’interférence avec le travail, la vie de famille, les activités sociales. La sous-échelle émotionnelle comporte neuf questions. Elles sont liées à l’angoisse, la frustration, l’irritabilité, l’anxiété, la dépression et l’insécurité. La sous-échelle catastrophique comporte cinq questions. Elles sont liées à la désespérance, la croyance d’avoir une maladie grave, la perte de contrôle, l’impossibilité d’échapper au symptôme.
Ces catégories permettent de mieux situer le domaine de vie où la gêne s’exprime le plus fortement et d’avoir une vision plus ciblée du handicap. À titre d’exemple, on aura tendance à proposer d’emblée une prise en charge de type sophrologique à un patient chez lequel la sous échelle émotionnelle est très impactée. Ces questionnaires ont l’avantage de quantifier la gêne. Il faut toutefois savoir les analyser avec un esprit critique : certains patients auront tendance à exagérer leur situation pour être certains que leur plainte sera bien prise en compte ; le score sera alors beaucoup plus élevé que la situation réelle. En revanche, d’autres vont avoir tendance à minimiser leur anxiété et leur gêne parce que leur pudeur leur rend l’aveu difficile, ou encore parce qu’ils le vivent comme un échec. Il faut donc savoir pondérer les résultats des questionnaires en fonction des éléments que peut apporter le dialogue avec le patient. Ils sont cependant irremplaçables pour quantifier l’évolution de la situation en cours de traitement et les résultats de la prise en charge. C’est en test–retest qu’ils prennent donc toute leur valeur, car il est très difficile d’évaluer le gain thérapeutique d’un symptôme uniquement subjectif. C’est actuellement un problème pour toutes les équipes et c’est un des facteurs qui explique l’hétérogénéité des résultats publiés.
Échelles visuelles analogiques
Il est très utile pour évaluer le retentissement de l’acouphène d’utiliser également des échelles visuelles analogiques (EVA) . Ce sont des échelles d’auto-évaluation inspirées de celles utilisées dans la douleur, mises au point par Huskisson en 1974 [6] . Elles viennent en complément des questionnaires car elles sont de passation plus facile et peuvent être renouvelées aussi souvent qu’on le souhaite par tous les acteurs de la prise en charge. Il y en a deux : l’EVA gêne (EVAg) et l’EVA intensité (EVAi).
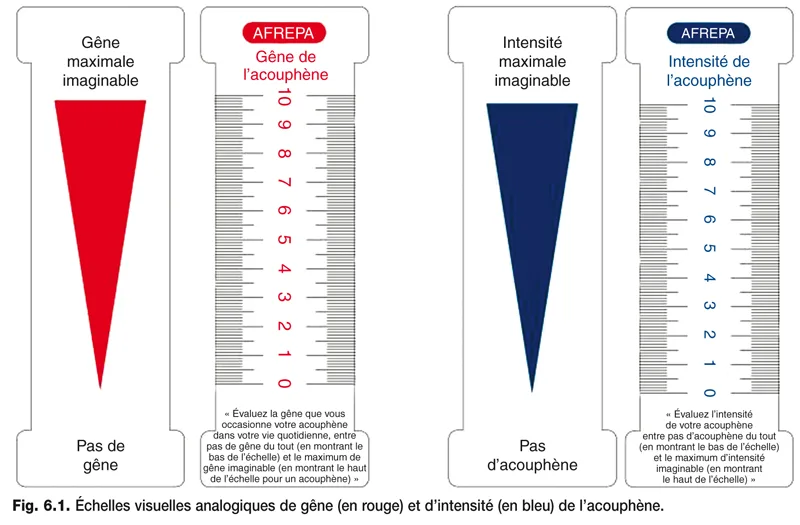
Fig 6.1
Il s’agit de deux réglettes verticales en plastique sur lesquelles coulisse un curseur transparent. La réglette EVAg est rouge, l’EVAi est bleue mais elles sont identiques par ailleurs. On peut se les procurer auprès de l’Association française des équipes pluridisciplinaires en acouphénologie (AFREPA) . Elles comportent sur la face présentée au patient un triangle dont la pointe dirigée vers le bas indique l’absence de gêne ou l’absence d’acouphène et où la base du triangle, qui apparaît en haut, indique la gêne maximale ou l’intensité maximale de l’acouphène que le patient puisse imaginer (fig. 6.1). Le patient est invité à placer un curseur mobile sur ce triangle pour indiquer l’importance de sa gêne ou de l’intensité de l’acouphène, en se référant à la semaine qui vient de s’écouler. Sur la face que visualise le testeur une échelle numérique de 0 à 10 permet d’obtenir une évaluation chiffrée de la gêne ressentie ou de l’intensité.
Comment procéder
Si l’on veut que le test soit fi able et reproductible, il est important de respecter toujours le même protocole. La façon de procéder doit être bien expliquée au patient et il convient de s’assurer qu’il a bien compris la consigne. Se tenant en face du patient, on lui présente la face de la réglette porteuse du triangle. Côté testeur est indiquée la phrase à prononcer suivante : * pour l’EVAg : « Évaluez la gêne que vous occasionne votre acouphène, entre pas de gêne du tout (en montrant le bas de l’échelle) et le maximum de gêne imaginable (en montrant le haut de l’échelle) pour un acouphène. » Le patient doit alors positionner la réglette comme il le souhaite. Le testeur peut alors lire le chiffre correspondant ; * pour l’EVAi : « Évaluez l’intensité de votre acouphène, entre pas d’acouphène du tout (en montrant le bas de l’échelle) et le maximum d’intensité imaginable (en montrant le haut de l’échelle). » De la même façon que précédemment, le patient doit alors positionner la réglette comme il le souhaite et le testeur lire le chiffre correspondant.
Comme pour les questionnaires, l’intérêt essentiel de ces EVA est leur répétition tout au long de la prise en charge. Mais elles ne permettent pas de comparaison entre patients. En 2011, un travail multicentrique réalisé par onze équipes membres de l’AFREPA a permis la validation clinique des EVAg et EVAi, par rapport aux autoquestionnaires : Sévérité, Détresse et THI [7] . L’analyse des données a montré que l’EVAg est la mieux corrélée avec les différents questionnaires. Le score obtenu semble relativement équilibré entre les différents types de questionnaires sans privilégier une dimension fonctionnelle ou émotionnelle. L’EVAg semble donc être un outil « généraliste » de mesure des conséquences subjectives d’un acouphène. Il n’est pas certain que les deux EVA mesurent des dimensions différentes, car elles sont fortement corrélées entre elles, et ne manifestent pas une sélectivité relative vers l’un ou l’autre des questionnaires. Ceci est d’ailleurs corroboré par l’expérience clinique qui montre que les patients ont souvent du mal à différencier les deux notions de gêne et d’intensité.
Le second objectif de cette étude était de valider le questionnaire THI par rapport aux autres questionnaires Sévérité et Détresse. Il a été ainsi démontré que la dimension fonctionnelle du THI est surtout liée au questionnaire de Sévérité, alors que la dimension émotionnelle est corrélée de manière prépondérante avec le questionnaire de Détresse, la dimension catastrophique du THI étant peu corrélée avec les autres variables.
Autres questionnaires
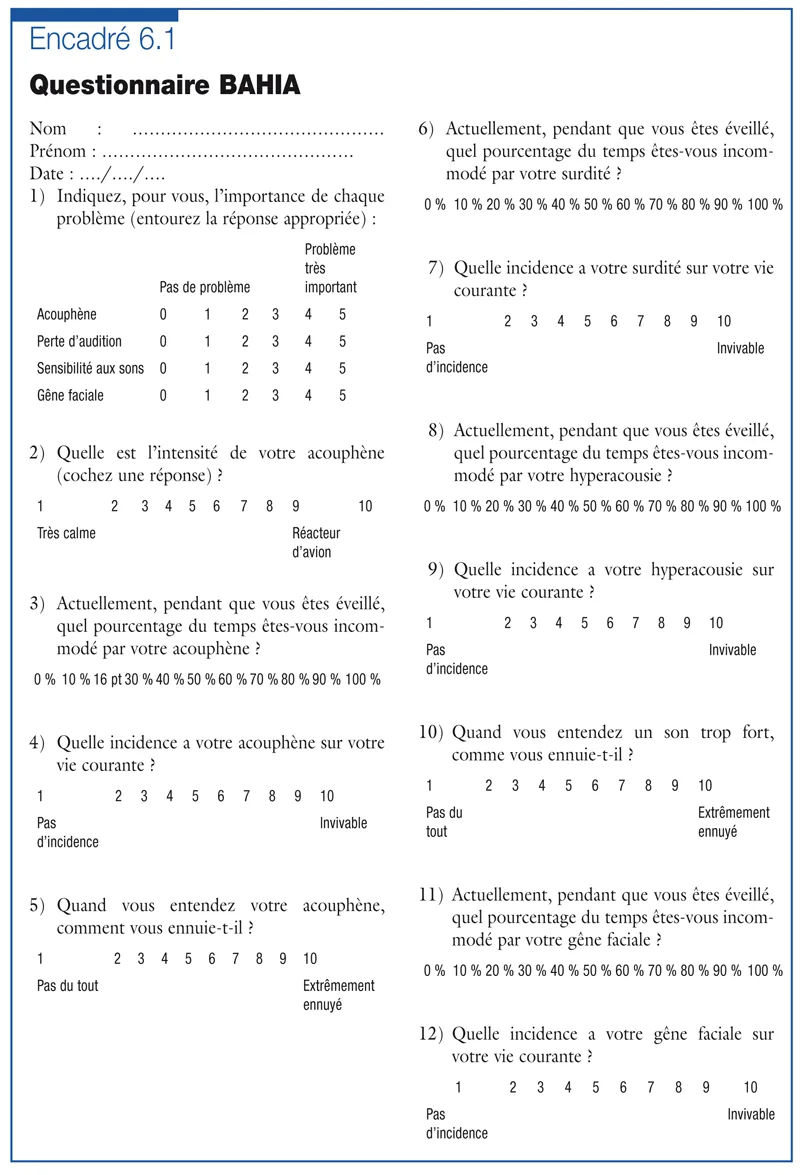
Le questionnaire BAHIA (Biphasique, Acouphène, Hyperacousie, Insensibilité de la face et autres sensations) a l’intérêt d’interroger et de quantifier plusieurs plaintes qui peuvent s’associer à l’acouphène et que le patient a souvent du mal à isoler l’une de l’autre. Il se différencie en cela de tous les autres questionnaires. Mis au point par Jastreboff [8] , il a été remanié et complété par McKinney puis Lurquin et Cotton [9] et il prend en compte, outre l’acouphène, la présence d’une difficulté d’audition, d’une hypersensibilité sonore et d’une éventuelle gêne faciale, utile à quantifier dans les acouphènes somatosensoriels. C’est un questionnaire de passation simple. Performant en test–retest, il permet de suivre l’efficacité de la prise en charge sur les différents éléments de la plainte ( encadré 6.1 ).
Cas clinique, Mme T.
À titre d’exemple voici les réponses aux questionnaires THI et BAHIA de Mme T., 53 ans, qui consulte pour un acouphène bilatéral depuis 7 à 8 ans, à la suite d’une soirée en boîte de nuit. Il s’est aggravé depuis 6 mois et s’accompagne d’une sensibilité sonore (fig. 6.2). Le THI donne le score élevé de 76. Le BAHIA montre que pourtant c’est l’hyperacousie qui est la plainte principale et qu’elle est confondue avec celle de l’acouphène. Quand on pousse l’interrogatoire, Mme T. indique que l’augmentation de son acouphène est contemporaine de son travail d’enseignante dans un collège qu’elle trouve très bruyant. En particulier, elle supporte mal les sonneries qui rythment les différentes activités de la journée. La stratégie est de lui proposer d’abord une rééducation de l’hyperacousie par le port de générateurs de bruit blanc, dont l’intensité est augmentée par paliers successifs, toutes les 3 semaines en général. Au bout du premier mois, Mme T. dit déjà être bien améliorée. Elle peut quitter les bruiteurs au bout de 5 mois de port. À l’issue de cette rééducation l’acouphène est toujours présent mais beaucoup mieux supporté avec un THI à 24.
Enc 6.1

Fig 6.2
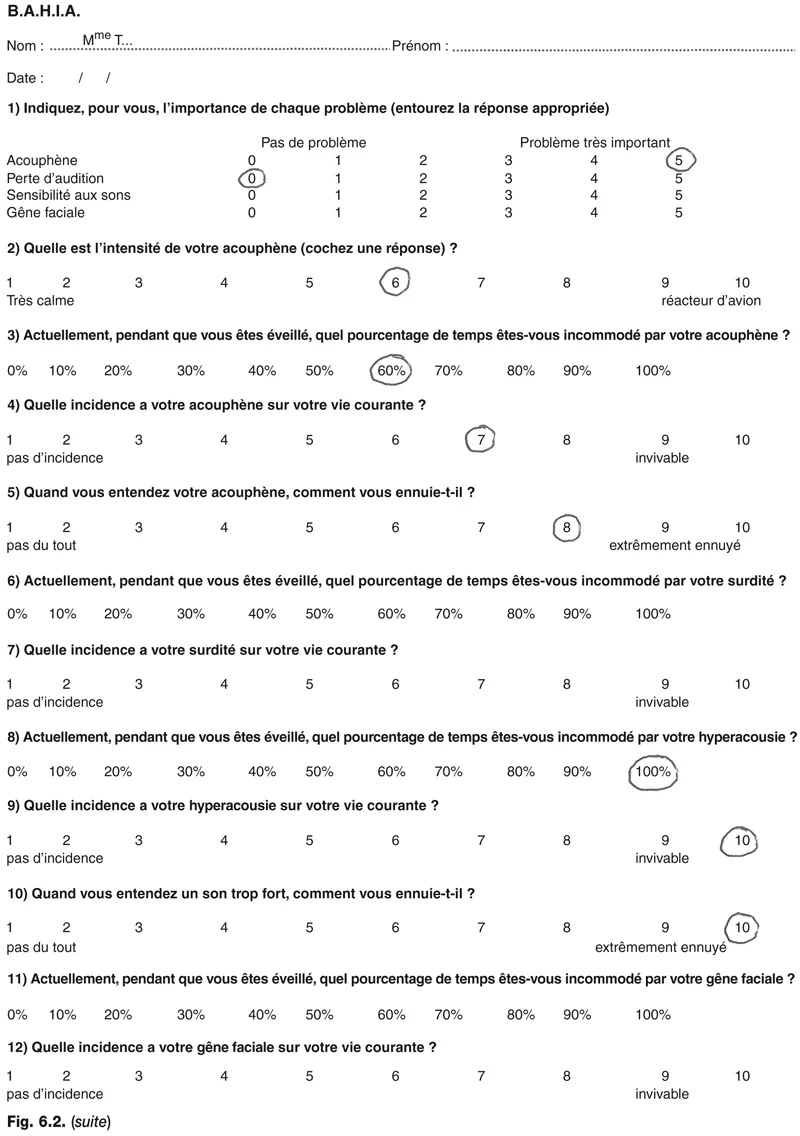
Fig 6.2 Suite
Dans certains cas, il peut aussi être très utile d’utiliser des questionnaires d’évaluation de l’anxiété voire de la dépression, citons par exemple le questionnaire d’anxiété générale de Spielberger, l’échelle de Beck (Beck depression inventory) ou encore l’échelle de dépression HAD (hospital anxiety and depression scale).
Références
[1] Meric C , Pham E , Chery-Croze S . Traduction et validation du questionnaire « Mesure du handicap lié à l’acouphène » (Tinnitus Handicap Questionnaire, 1990) . J Olaryngol 1997 ; 26 ( 3 ) : 167 – 70 . [2] Meric C , Pham E , Chery-Croze S . Traduction et validation de l’échelle subjective de mesure de la sévérité de l’acouphène (Subjective Tinnitus Severity Scale, JBS Halford et al. 1991) . J F ORL 1996 ; 45 : 409 – 12 . [3] Meric C , Pham E . Traduction et validation de l’échelle subjective de mesure de la détresse de l’acouphène (Tinnitus Reaction Questionnaire, Wilson et al. 1991) . L’Encéphale 1997 ; XXIII : 442 – 6 . [4] Newman CW , Jacobson GP , Spitzer JB . Development of the Tinnitus Handicap Inventory . Arch Otolaryngol Head Neck Surg 1996 ; 122 : 143 – 8 . [5] Ghulyan-Bédikian V , Paolino M , Giorgetti-d’Esclercs F , Paolino F . Propriétés psychométriques d’une version française du Tinnitus Handicap Inventory . L’Encéphale 2010 ; 36 ( 5 ) : 390 – 6 . [6] Huskisson EC . Measurement of pain . Lancet 1974 ; ( 2 ) : 1127 – 31 . [7] Esteve Fraysse MJ , Ohresser M , Holer Houdoux C , Branchereau B , Loche V , et al. Corrélation entre une échelle visuelle analogique d’intensité (EVA-I) et de gène (EVA-G) et les auto-questionnaires SEV (Q1), DET (Q2), et THI (Q3) d’évaluation de l’acouphène . Annales Françaises d’Oto-Rhino-Laryngologie et de pathologie cervico-faciale 2012 ; 129 ( 4 ) : A28 . [8] Jastreboff M , Jastreboff P . Questionnaires for assessments of patients and treatment outcome . In: Hazell JWP , editor. Proceeding of the 6 th tinnitus seminar . London : Tinnitus & Hyperacusis Centre ; 1999 . p. 487 – 90 . [9] Lurquin P , Real M , Leleu O . BAHIA : un nouveau questionnaire poly-paradigme . Les Cahiers de l’Audition 2013 ; 26 ( 3 ) : 40 – 3 . Vous venez de lire un extrait du chapitre 6 de l’ouvrage sur les Acouphènes(S’ouvre dans une nouvelle fenêtre) sous la direction de Martine Ohresser
Martine Ohresser : Médecin ORL, fondatrice de l’Association d’Études et de Recherches en Acouphénologie (AÉRA), co-fondatrice de l’Association française des équipes pluridisciplinaires en acouphénologie (AFREPA)